Συχνές ερωτήσεις για την Περιοδοντική νόσο
![]() Τι είναι η περιοδοντική νόσος;
Τι είναι η περιοδοντική νόσος;
Ετυμολογικά, η λέξη περιοδόντιο σημαίνει «πέριξ του δοντιού».
 Πρόκειται για ένα σύστημα στήριξης το οποίο περιλαμβάνει, μεταξύ άλλων, τα ούλα και το οστό. Η χρόνια φλεγμονώδης προσβολή των στηρικτικών ιστών των δοντιών ονομάζεται περιοδοντική νόσος.
Πρόκειται για ένα σύστημα στήριξης το οποίο περιλαμβάνει, μεταξύ άλλων, τα ούλα και το οστό. Η χρόνια φλεγμονώδης προσβολή των στηρικτικών ιστών των δοντιών ονομάζεται περιοδοντική νόσος.
![]() Πώς προκαλείται η περιοδοντικής νόσος;
Πώς προκαλείται η περιοδοντικής νόσος;
Η περιοδοντική νόσος προκαλείται όταν τα μικρόβια του στόματος αθροίζονται στις οδοντικές επιφάνειες με τη μορφή ενός κολλώδους υμενίου, της οδοντικής μικροβιακής πλάκας. Η οδοντική πλάκα, που ουσιαστικά βλάπτει το περιοδόντιο σχηματίζεται κοντά στην ουλοδοντική σχισμή, τη σχισμή που υπάρχει φυσιολογικά μεταξύ ούλων και δοντιών.
Με το πέρασμα του χρόνου και απορροφώντας διάφορα άλατα από το σάλιο, η οδοντική μικροβιακή πλάκα αποκτά σκληρή σύσταση «πέτρας». Η αφαίρεση αυτής της ενασβεστιωμένης πλέον οδοντικής πλάκας (οδοντική τρυγία) γίνεται αποκλειστικά από τον οδοντίατρο.
Καθώς στοιβάζονται όλο και πιο πολλά μικρόβια και παράγωγα αυτών κοντά στην ουλοδοντική σχισμή, τα ούλα αποκολλώνται από το δόντι, ενώ παράλληλα καταστρέφεται το οστό δημιουργώντας μια παθολογική βάθυνση, τον περιοδοντικό θύλακο.
![]() Ποια είναι τα στάδια εξέλιξης της περιοδοντικής νόσου;
Ποια είναι τα στάδια εξέλιξης της περιοδοντικής νόσου;
Η αρχική και ηπιότερη μορφή της νόσου είναι η γνωστή σε όλους μας ουλίτιδα, που είναι μια φλεγμονή των ούλων όπου τα ούλα είναι συνήθως κόκκινα, διογκωμένα και επιρρεπή στην αιμορραγία.
Ευτυχώς, η ουλίτιδα είναι μια αντιστρέψιμη περιοδοντική βλάβη. Η πραγματοποίηση της κατάλληλης θεραπείας από τον οδοντίατρο (αποτρύγωση), σε συνδυασμό με τη διατήρηση της καλής στοματικής υγιεινής από την πλευρά του ασθενούς απομακρύνουν την ουλίτιδα και επαναφέρουν την κατάσταση στο φυσιολογικό.
Ωστόσο, εάν παραμείνει αθεράπευτη η ουλίτιδα ενδέχεται η φλεγμονή να εξελιχθεί σε περιοδοντίτιδα. Σε μια τέτοια περίπτωση, η φλεγμονή των ούλων που προϋπήρχε επιδεινώνεται και επεκτείνεται πιο βαθιά στο περιοδόντιο. Στην περιοδοντίτιδα, το στηρικτικό οστό και οι ίνες του περιοδοντίου καταστρέφονται χωρίς να είναι δυνατή πλέον η αποκατάστασή τους. Όσο προχωρά η απορρόφηση του οστού, τόσο βαθαίνουν οι περιοδοντικοί θύλακοι, οδηγώντας στο τελικό στάδιο της νόσου, στην απώλεια δηλαδή των δοντιών.
![]() Ποιες είναι οι πιο συνηθισμένες μορφές ουλίτιδας και περιοδοντίτιδας;
Ποιες είναι οι πιο συνηθισμένες μορφές ουλίτιδας και περιοδοντίτιδας;
Ουλίτιδα: ο συνηθέστερος τύπος ουλίτιδας είναι η χρόνια ουλίτιδα, αλλά υπάρχουν και άλλες μορφές, όπως η ουλίτιδα της εγκυμοσύνης (εικόνα 1) και η οξεία ελκονεκρωτική ουλίτιδα (εικόνα 2).
Η πρώτη σχετίζεται με τις ορμονικές αλλαγές της εγκύου, ενώ η δεύτερη, που είναι και πιο επώδυνη, χαρακτηρίζεται από νέκρωση του ουλικού ιστού.
Περιοδοντίτιδα: Η χρόνια περιοδοντίτιδα αποτελεί την πιο συνηθισμένη μορφή περιοδοντίτιδας. Προσβάλλει κυρίως ενήλικες, αν και μπορεί να εμφανιστεί σε οποιαδήποτε ηλικία. Χαρακτηρίζεται από την προοδευτική απώλεια οστού με σχετικά αργό ρυθμό, με περιόδους ύφεσης και έξαρσης κατά την εξέλιξή της. Υπάρχει και μια πιο σπάνια μορφή περιοδοντίτιδας, η οποία είναι πιο επιθετική (Early Onset Periodontitis/ EOP). Προσβάλλει πιο νεαρά σε ηλικία άτομα, τα οποία είναι καθ’ όλα φυσιολογικά. Το κύριο γνώρισμά της είναι η ταχεία καταστροφή του οστού. Σε αυτή τη μορφή περιοδοντίτιδας κρίνεται ορθή η κλινική εξέταση και της υπόλοιπης οικογένειας του ασθενούς από τον περιοδοντολόγο, καθώς υπάρχει αυξημένη πιθανότητα εμφάνισης της νόσου και σε άλλα μέλη της (κυρίως αδέρφια).
![]() Πού οφείλεται η περιοδοντική νόσος;
Πού οφείλεται η περιοδοντική νόσος;
Η βασική αιτία της περιοδοντικής νόσου είναι τα μικρόβια (οδοντική πλάκα). Ωστόσο, υπάρχει μια ομάδα ισχυρών προδιαθεσικών παραγόντων που μπορεί να επηρεάσει την εμφάνιση, αλλά και την εξέλιξή της. 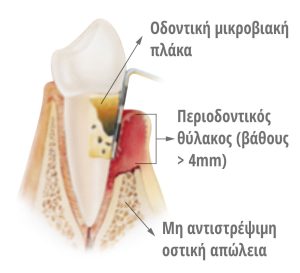 Πρόκειται δηλαδή για ένα πολυπαραγοντικό νόσημα ως προς την αιτιολογία του, όπως συμβαίνει και με άλλα ιατρικά νοσήματα (π.χ. καρδιαγγειακά).
Πρόκειται δηλαδή για ένα πολυπαραγοντικό νόσημα ως προς την αιτιολογία του, όπως συμβαίνει και με άλλα ιατρικά νοσήματα (π.χ. καρδιαγγειακά).
Ορισμένοι από τους παράγοντες που ευνοούν την εμφάνισης της
είναι οι ακόλουθοι (Risk Factors) :![]() Κάπνισμα
Κάπνισμα![]() Σακχαρώδης διαβήτης
Σακχαρώδης διαβήτης![]() Γενετική προδιάθεση
Γενετική προδιάθεση![]() Άγχος
Άγχος
![]() Ποια είναι τα συμπτώματα της νόσου;
Ποια είναι τα συμπτώματα της νόσου;
Η περιοδοντίτιδα θα μπορούσε να χαρακτηρισθεί ως ύπουλη νόσος, γιατί σε γενικές γραμμές δεν γίνεται εύκολα αντιληπτή από τον ίδιο τον ασθενή, γεγονός που καθιστά τον γενικό οδοντίατρο αποκλειστικά υπεύθυνο για την έγκαιρη διάγνωσή της. Παρόλα αυτά, υπάρχουν κάποια συμπτώματα που θα μπορούσαν να γίνουν αντιληπτά και από τον ασθενή:
![]() διογκωμένα ούλα που αιμορραγούν π.χ. κατά το βούρτσισμα, τη μάσηση ή και αυτόματα
διογκωμένα ούλα που αιμορραγούν π.χ. κατά το βούρτσισμα, τη μάσηση ή και αυτόματα
![]() ούλα που υποχωρούν με το πέρας του χρόνου
ούλα που υποχωρούν με το πέρας του χρόνου
![]() συχνά αποστήματα των ούλων
συχνά αποστήματα των ούλων
![]() επιμένουσα κακοσμία στόματος, παρά την καθημερινή στοματική υγιεινή
επιμένουσα κακοσμία στόματος, παρά την καθημερινή στοματική υγιεινή
![]() δόντια με κινητικότητα
δόντια με κινητικότητα
![]() διαφορετική θέση των δοντιών στο στόμα
διαφορετική θέση των δοντιών στο στόμα
![]() εμφάνιση διαστημάτων μεταξύ των δοντιών ή αύξηση των ήδη υπαρχόντων διαστημάτων.
εμφάνιση διαστημάτων μεταξύ των δοντιών ή αύξηση των ήδη υπαρχόντων διαστημάτων.
![]() Πως γίνεται η διάγνωση της περιοδοντίτιδας;
Πως γίνεται η διάγνωση της περιοδοντίτιδας;
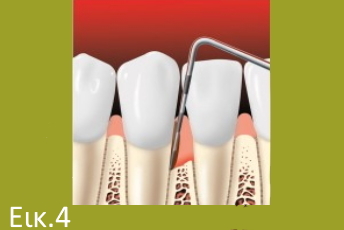
![]() Η διάγνωση γίνεται με βασικό οδοντιατρικό εξοπλισμό: με περιοδοντική μύλη (εικόνα 3) & (εικόνα 4)
Η διάγνωση γίνεται με βασικό οδοντιατρικό εξοπλισμό: με περιοδοντική μύλη (εικόνα 3) & (εικόνα 4)
και οπισθοφατνιακή ακτινογραφία (εικόνα 5).
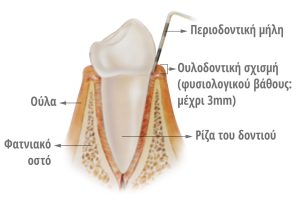
![]() Υπό κανονικές συνθήκες, όταν βυθίζεται η μύλη μεταξύ ούλου και δοντιού το βάθος της ουλοδοντικής σχισμής
Υπό κανονικές συνθήκες, όταν βυθίζεται η μύλη μεταξύ ούλου και δοντιού το βάθος της ουλοδοντικής σχισμής
δεν πρέπει να ξεπερνά τα 3mm.
![]() Όταν ανιχνεύεται θύλακος βάθους 4mm και άνω (εικόνα 6), ο οποίος επιβεβαιώνεται και με ακτινογραφική
Όταν ανιχνεύεται θύλακος βάθους 4mm και άνω (εικόνα 6), ο οποίος επιβεβαιώνεται και με ακτινογραφική
απεικόνιση απώλειας οστού, τότε ο ασθενής πάσχει από περιοδοντίτιδα.
![]() Διάγνωση και σχέδιο θεραπείας (πάντα πριν την έναρξη της θεραπείας):
Διάγνωση και σχέδιο θεραπείας (πάντα πριν την έναρξη της θεραπείας):
Η πρώτη συνάντηση με τον περιοδοντολόγο περιλαμβάνει τη λήψη ιατρικού-οδοντιατρικού ιστορικού, περιοδοντογράμματος, και ενδεχομένως ακτινογραφιών. Η ύπαρξη μιας σχετικά πρόσφατης πανοραμικής ακτινογραφίας εξυπηρετεί το διαγνωστικό αυτό ραντεβού. Σε αρκετές περιπτώσεις, αν κριθεί απαραίτητο ζητείται επιπρόσθετος ακτινογραφικός έλεγχος.
![]() Ποια είναι τα στάδια θεραπείας της νόσου;
Ποια είναι τα στάδια θεραπείας της νόσου;
1ο στάδιο: Συντηρητική περιοδοντική θεραπεία
Αρχικός στόχος είναι η απομάκρυνση των μικροβίων από την προσβεβλημένη ρίζα των δοντιών. Αυτή πραγματοποιείται με απόξεση της συγκριμένης περιοχής αφού προηγουμένως γίνει τοπική αναισθησία.
Η θεραπεία αυτή γίνεται με εργαλεία χειρός, με συσκευές υπερήχων ή με συνδυασμό αυτών.  Ο ασθενής στο διάστημα αυτό εκπαιδεύεται κατάλληλα ώστε να είναι σε θέση να διατηρήσει το απαιτούμενο υψηλό επίπεδο στοματικής υγιεινής.
Ο ασθενής στο διάστημα αυτό εκπαιδεύεται κατάλληλα ώστε να είναι σε θέση να διατηρήσει το απαιτούμενο υψηλό επίπεδο στοματικής υγιεινής.
2ο στάδιο: Χειρουργική περιοδοντική θεραπεία
Μετά την απομάκρυνση των μικροβίων με απόξεση περιμένουμε ένα εύλογο χρονικό διάστημα για την επούλωση των ιστών. Εάν κατά τον επανέλεγχο εντοπιστούν κλινικώς υπολειμματικοί θύλακοι, τότε ενδέχεται να απαιτείται χειρουργική περιοδοντική θεραπεία. Με τη χρήση τοπικής αναισθησίας και πάλι εφαρμόζεται συμπληρωματική ριζική απόξεση των δοντιών, αφού προηγουμένως αποκαλυφθούν οι προσβεβλημένες ριζικές επιφάνειες. Σε κάποιες περιπτώσεις τοποθετούνται και κάποια αναπλαστικά υλικά. Η χειρουργική προσέγγιση στοχεύει στην εξάλειψη ή έστω περιορισμό του βάθους των θυλάκων, παρατείνοντας έτσι το χρόνο παραμονής των δοντιών στο στόμα.
3ο στάδιο: Διατήρηση του θεραπευτικού αποτελέσματος
Αποτελεί ίσως την πιο ουσιώδη φάση της θεραπείας. Ένας περιοδοντικός ασθενής ανάλογα με τη βαρύτητα και την έκταση της νόσου, θα πρέπει να παρακολουθείται συστηματικά, και να συντηρείται περιοδοντικώς σύμφωνα με τις υποδείξεις του περιοδοντολόγου.
Απαραίτητη προϋπόθεση για την επιτυχία οποιασδήποτε περιοδοντικής θεραπείας αποτελεί η καθημερινή και προσεκτική φροντίδα των δοντιών από την πλευρά του ασθενούς.
![]() Πώς προλαμβάνεται η περιοδοντική νόσος;
Πώς προλαμβάνεται η περιοδοντική νόσος;
![]() Επιβάλλεται καθημερινό και σωστό πλύσιμο των δοντιών με την κατάλληλη οδοντόβουρτσα. Η ηλεκτρική υπερτερεί έναντι της απλής οδοντόβουρτσας χειρός, εφόσον δοθούν οι κατάλληλες οδηγίες χρήσης από το γιατρό. Για καθαρισμό των μεσοδοντίων διαστημάτων προτείνεται είτε το οδοντικό νήμα, είτε τα μεσοδόντια βουρτσάκια.
Επιβάλλεται καθημερινό και σωστό πλύσιμο των δοντιών με την κατάλληλη οδοντόβουρτσα. Η ηλεκτρική υπερτερεί έναντι της απλής οδοντόβουρτσας χειρός, εφόσον δοθούν οι κατάλληλες οδηγίες χρήσης από το γιατρό. Για καθαρισμό των μεσοδοντίων διαστημάτων προτείνεται είτε το οδοντικό νήμα, είτε τα μεσοδόντια βουρτσάκια.
![]() Τακτική παρακολούθηση από το γενικό οδοντίατρο, καθώς και από έναν ειδικά εκπαιδευμένο περιοδοντολόγο.
Τακτική παρακολούθηση από το γενικό οδοντίατρο, καθώς και από έναν ειδικά εκπαιδευμένο περιοδοντολόγο.